Симптоми
При невеликих дефектах міжшлуночкової перегородки ніяких симптомів не спостерігається.
При середніх відзначаються наступні ознаки:
- схильність до легеневих патологій інфекційної природи і пневмонії;
- відставання у фізичному розвитку;
- підвищена стомлюваність;
- слабкість в організмі.
Для великих дефектів характерні наступні симптоми:
- сильна задишка при фізичному навантаженні;
- освіта ранніх пневмоній;

- плаксивість;
- швидка втомлюваність;
- занепокоєння;
- поганий набір маси тіла;
- поверхневий тривожний сон;
- больові синдроми в грудній клітці;
- набряки ніг;
- дитина не може нормально ссати груди матері;
- гіпергідроз;
- холодність кінцівок;
- мармуровий малюнок на шкірі;
- систолічна вібрація в області 3-4 міжребер’я біля лівого краю грудини;
- такі ж шуми грубого характеру там же;
- вологі хрипи внизу легенів;
- блідість або синюшність шкірних покривів.
По мірі розвитку патологія класифікується на три стадії. При першій зазначається застійний процес в легенях за рахунок того, що в них накопичується рідина. При цьому спостерігаються постійні бронхіт і пневмонія, ознаками яких є наступні:
- больові синдроми в грудній клітці;
- задишка;
- хрипи при диханні;
- слабкість організму;
- швидка втомлюваність;
- збільшення температури до 39-40 градусів;
- головний біль;
- приступоподібний вологий або сухий кашель.
На другій стадії спостерігається спазмування судин, а на третій — їх склерозування.
При м’язовому дефекті міжшлуночкової перегородки можуть проявлятися такі симптоми:
- систолічний шум у грубій формі з першого тижня життя, прослуховується у зоні серця;
- мармуровість шкіри грудей і кінцівок, яка залишається на все життя;
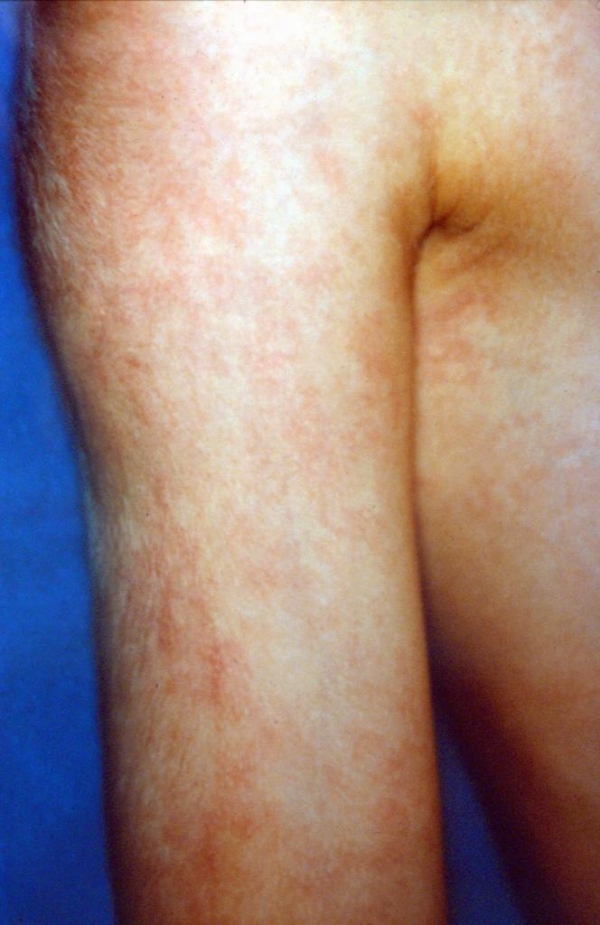
- «серцевий горб», що виявляється в слабкому випинанні грудей, що має форму купола;
- підвищена стомлюваність дитини;
- задишка при фізичному навантаженні.
При прослуховуванні і фізикальному огляді дитини з дефектом міжшлуночкової перегородки спостерігаються наступні симптоми:
- синюшність шкіри пальців і навколо рота, що розповсюджується в подальшому по всьому тілу;
- збільшення печінки, селезінки, серця в результаті розвитку застійних процесів;
- наявність жорсткого дихання і свистячих хрипів у легенях;
- шуми із-за недостатності клапанів;
- тремтіння дитини під час скорочення шлуночків, що відчувається при промацуванні;
- піднесення грудини в зоні серцевого м’яза.
Градієнт тиску між правим і лівим шлуночками великий, тому що розглядається дефект супроводжується шумами, причому найбільш сильний з них відзначається при малих вадах, а великі можуть видавати незначні шуми.
У дітей з великими дефектами при розвитку до 1-2 років подлегочного стенозу настає тимчасове поліпшення стану, але воно маскує розвиток ускладнення. В основному швидко розвиваються пневмонії. В 3-4 роки у дітей спостерігається прискорене серцебиття, больові синдроми в лівій частині грудей. Може спостерігатися сплощення і розширення фаланг пальців, синюшність останніх, непритомність і носові кровотечі.
У дорослих, які можуть придбати ДМЖП після перенесених інфарктів міокарда, з’являються ознаки серцевої недостатності: аритмія, кашель, тиск і тяжкість у грудях, задишка, больові синдроми в спокої та при навантаженні. Можуть з’являтися приступи стенокардії, що призводять до дискінезії міжшлуночкової перегородки, при якій відмічається зсув правого шлуночка у напрямку до грудини. У цьому випадку лікування повинно проводитися негайно, оскільки нездійснення операції в перший рік залишає в живих лише 7 % пацієнтів. Хірургічне втручання також несе в собі небезпеку загибелі (до 15-30 % випадків закінчуються летальним результатом).